Острый средний гнойный отит — воспаление среднего уха, способное вызвать серьезные осложнения без своевременного лечения. В статье рассмотрим основные симптомы, методы диагностики и лечения. Знание острого гнойного отита и его терапии важно для быстрого обращения к врачу и предотвращения осложнений, что актуально для взрослых, сталкивающихся с этой проблемой.
Острый гнойный отит: особенности
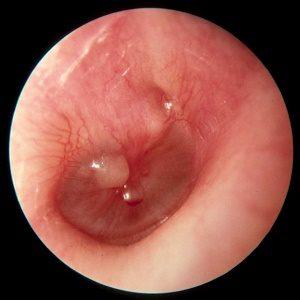
Гнойный отит среднего уха у взрослых и детей представляет собой воспаление слизистой оболочки барабанной полости.
При развитии этого заболевания могут быть затронуты все отделы среднего уха.
Существует два основных фактора, способствующих возникновению болезни:
- попадание инфекционных микроорганизмов в ухо;
- снижение общего иммунитета организма.
Важно! Наиболее часто вирусные отиты выявляются в периоды массового распространения ОРВИ.
Болезнетворные микроорганизмы могут попасть в барабанную полость из глотки, однако при наличии сильного иммунитета воспаление в ухе не возникает.
Тем не менее, при значительном заражении бактериями и грибами, или в случае их высокой вирулентности, может развиться острый средний гнойный отит.
В 80% случаев возникновению заболевания способствуют следующие патогены:
- золотистый стафилококк (S. aureus);
- гемофильная палочка (Н. influenzae);
- пиогенный стрептококк (S. Pyogenes);
- пневмококк (S. Pneumoniae);
- моракселла (М. catarrhalis).
Чаще всего инфекция проникает в ухо через слуховую трубу. Реже микробы попадают в полость слухового аппарата, минуя поврежденную барабанную перепонку. В редких случаях патогены проникают в среднее ухо гепатогенным путем, когда отит возникает в результате других инфекций.
В исключительных ситуациях острое воспаление может возникнуть из-за передачи инфекционных агентов из лабиринта или полости черепа.
Врачи подчеркивают, что острый гнойный отит требует комплексного подхода к лечению. В первую очередь, важно провести диагностику, чтобы определить степень воспаления и наличие осложнений. В большинстве случаев назначаются антибиотики, так как инфекция может быть бактериальной. Врач может рекомендовать препараты, такие как амоксициллин или цефалоспорин, в зависимости от индивидуальных особенностей пациента.
Кроме того, для облегчения симптомов используются противовоспалительные средства и обезболивающие, такие как ибупрофен или парацетамол. В некоторых случаях может потребоваться промывание уха или установка дренажа для удаления гноя. Важно также следить за состоянием пациента и при необходимости корректировать лечение. Врачи акцентируют внимание на том, что самолечение может привести к осложнениям, поэтому консультация специалиста является обязательной.
https://youtube.com/watch?v=AVr6pdHn4Eg
Развитие заболевания
Гнойный отит среднего уха начинается в результате воспалительных процессов в слуховой трубе.
Этот процесс сопровождается отеком и инфильтрацией.
При значительных нарушениях в работе слуховой трубы в среднем ухе накапливается вязкий гной. Слизистая оболочка при этом утолщается, а на ее поверхности образуются язвы и эрозии. В конечном итоге плохая гемодинамика и накопление гнойного содержимого приводят к расплавлению определенных участков и перфорации барабанной перепонки, что может закончиться отореей.
Справка. Обычно инфекционный средний отит не приводит к глухоте, однако при гнойном поражении наблюдается разрушение морфофункциональных структур, что часто становится причиной потери слуха.
Протекание острого гнойного отита делится на три стадии:
- доперфоративная;
- перфоративная;
- репаративная.
На начальном этапе возникает боль в ухе, которая может иррадиировать в лоб или висок. С увеличением воспалительного процесса интенсивность боли усиливается, и к ней добавляются заложенность и шум в ушах.
Температура тела у пациента может значительно повышаться, что требует срочного медицинского вмешательства. Длительность доперфоративного этапа может варьироваться – от 2-3 часов до 4 дней.
Перфоративная фаза начинается с разрыва барабанной перепонки и выделения гнойного экссудата. На этом этапе симптомы ослабевают, а температура приходит в норму.
В первые сутки после разрыва гной выделяется в большом количестве, иногда с примесью крови. Через несколько дней объем экссудата уменьшается, и он становится более вязким. Средняя продолжительность перфоративного этапа составляет одну неделю.
На репаративной стадии прекращается выделение гноя, и начинается активный процесс регенерации. В это время пациент чувствует себя хорошо, а слуховые функции восстанавливаются.
Тем не менее, в большинстве случаев острый гнойный отит протекает вяло и не сопровождается разрывом перепонки. Поэтому на всех стадиях заболевания у пациента наблюдается постоянный дискомфорт в ухе, снижение слуха и повышенная температура.
Важно! Если состояние больного не улучшается через три дня, воспалительный процесс может распространиться на черепную коробку, что приведет к серьезным необратимым последствиям.
| Метод лечения | Описание | Примечания |
|---|---|---|
| Антибиотикотерапия | Назначение антибиотиков системного действия (перорально или внутримышечно/внутривенно) для уничтожения бактериальной инфекции. | Выбор антибиотика зависит от предполагаемого возбудителя и чувствительности к нему. Часто используются амоксициллин, цефуроксим, азитромицин. Важно пройти полный курс лечения. |
| Местное лечение | Использование ушных капель с антибиотиками и/или противовоспалительными компонентами. | Применяются только после консультации с врачом и исключения перфорации барабанной перепонки. При перфорации некоторые капли противопоказаны. |
| Обезболивающие и жаропонижающие средства | Прием нестероидных противовоспалительных препаратов (НПВП) — ибупрофен, парацетамол — для снятия боли и снижения температуры. | Помогают облегчить симптомы, но не лечат причину заболевания. |
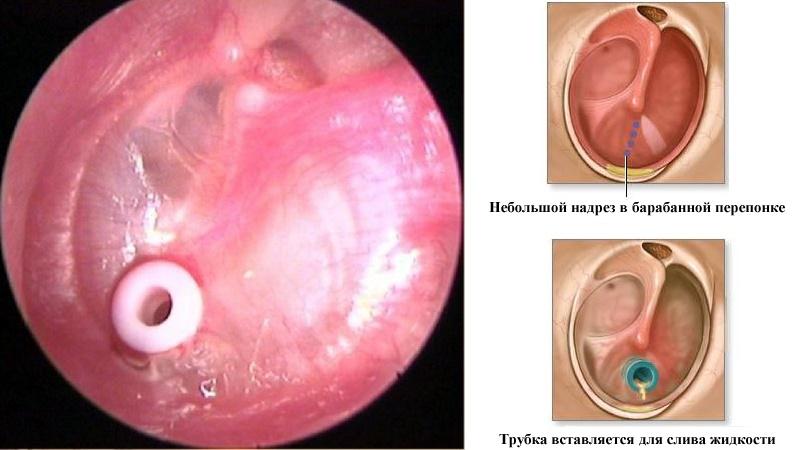
| Дренирование гноя (парацентез/тимпанотомия) | Хирургическое вскрытие барабанной перепонки для удаления гноя из среднего уха. | Проводится при выраженной боли, выпячивании барабанной перепонки, отсутствии эффекта от консервативного лечения. Позволяет снизить давление и предотвратить осложнения. |
| Удаление аденоидов/миндалин (при необходимости) | Хирургическое удаление гипертрофированных аденоидов или миндалин, если они являются причиной рецидивирующих отитов. | Рассматривается при хроническом течении заболевания и частых обострениях. |
| Промывание уха | Промывание наружного слухового прохода антисептическими растворами (например, фурацилином) при наличии гнойных выделений. | Проводится только по назначению врача и с осторожностью, чтобы не повредить барабанную перепонку. |
| Физиотерапия | Применение УВЧ, лазеротерапии, магнитотерапии после стихания острых явлений. | Направлена на ускорение регенерации тканей и предотвращение осложнений. Не применяется в острой фазе. |
Лечение
Чтобы сохранить слух, необходимо понимать, как правильно лечить гнойный отит. Лечение этого заболевания может быть как консервативным, так и хирургическим. Для облегчения болевых ощущений рекомендуется использовать местные препараты – раствор на основе левомицетина или борной кислоты с глицерином, а также капли Отипакс.
ЛОР-врач может назначить ряд медикаментов для устранения различных симптомов:
- для снятия отечности и расширения сосудов – Ксило-Мефа, Називин;
- для улучшения дренажа слуховой трубы – Отривин.
Важно! Чтобы способствовать оттоку гноя, может потребоваться прокол барабанной перепонки.
Лечение острого гнойного отита среднего уха включает в себя прием противомикробных препаратов. На этапе до перфорации врач может назначить антисептические капли, такие как Анауран или Полидекса.
На начальных стадиях заболевания на воспаленное ухо можно накладывать спиртовой компресс. Однако следует учитывать, что у некоторых пациентов такая процедура может вызвать усиление дискомфорта, поэтому ее следует проводить с осторожностью.
https://youtube.com/watch?v=fFUaqI7DsFo
Доперфоративный этап
На доперфоративном этапе, который характеризуется симптомами интоксикации, назначаются системные антибиотики. Эти препараты могут быть приняты внутрь или введены инъекционно в мышцы или вены.
Часто при остром гнойном отите применяются следующие антибиотики:
- Амоксициллин – принимается внутрь три раза в день по 0,5 г в течение недели.
- Цефуроксим – вводится внутримышечно в форме инъекций.
- Аугментин – дозировку определяет врач.
- Феноксиметилпенициллин – принимается внутрь по 250 мг трижды в день.
- Ампициллин – вводится внутримышечно в виде уколов.
Для снижения гистаминного действия, возникающего в результате патологических процессов, назначаются противоаллергенные препараты ( Эриус, Лоратадин).
Для облегчения боли и уменьшения воспаления используются таблетки Диклофенак, Найз или Нурофен.
Для ускорения процесса выздоровления рекомендуется сочетать прием медикаментов с физиотерапевтическими процедурами, такими как пневмомассаж, УВЧ, ионофорез с лидазой, УФО и лазеротерапия.
Важно! При гнойном отите необходимо следить за тем, чтобы в пораженное ухо не попадала вода, так как это может ухудшить процесс выздоровления.
Заключение
Для предотвращения острого гнойного среднего отита, лечение которого подразумевает использование антибиотиков с потенциально токсичным воздействием на организм, необходимо уделять внимание профилактическим мерам. В первую очередь, следует избегать возникновения респираторных заболеваний.
Важно минимизировать риск переохлаждения, обеспечивать полноценное питание и регулярно заниматься закаливанием. Кроме того, эффективное лечение хронических заболеваний дыхательной системы также поможет снизить вероятность острого воспаления уха.
https://youtube.com/watch?v=qQJyEWFjzHQ
Симптомы острого гнойного отита
Острый гнойный отит – это воспаление среднего уха, которое сопровождается образованием гноя. Это заболевание чаще всего возникает у детей, но также может затрагивать и взрослых. Симптомы острого гнойного отита могут варьироваться в зависимости от возраста пациента и стадии заболевания.
Одним из первых и наиболее заметных симптомов является сильная боль в ухе, которая может быть пульсирующей или стреляющей. Боль часто усиливается в ночное время и может сопровождаться чувством заложенности уха. У детей, особенно младшего возраста, боль может проявляться в виде капризности, плача и отказа от еды.
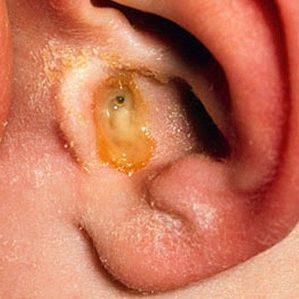
Другим характерным признаком является выделение гноя из уха. В начале заболевания выделения могут быть прозрачными, но по мере прогрессирования инфекции они становятся желтыми или зелеными, что указывает на наличие гноя. В некоторых случаях выделения могут быть обильными, что также свидетельствует о серьезности воспалительного процесса.
Температура тела при остром гнойном отите может повышаться до 38-39 градусов Цельсия. Лихорадка может сопровождаться ознобом и общей слабостью. У детей температура может подниматься резко и достигать высоких значений, что требует особого внимания со стороны родителей.
Кроме того, острый гнойный отит может вызывать ухудшение слуха. Пациенты могут отмечать, что звук становится приглушенным или искаженным. Это связано с накоплением гноя в среднем ухе, что препятствует нормальному прохождению звуковых волн.
В некоторых случаях могут наблюдаться и другие симптомы, такие как головная боль, раздражительность, потеря аппетита и даже рвота. У детей могут возникать проблемы со сном из-за дискомфорта и боли в ухе.
Важно отметить, что при появлении первых симптомов острого гнойного отита необходимо обратиться к врачу для диагностики и назначения соответствующего лечения. Игнорирование симптомов может привести к серьезным осложнениям, таким как хронический отит или потеря слуха.
Диагностика заболевания
Диагностика острого гнойного отита начинается с тщательного сбора анамнеза и клинического осмотра пациента. Врач, как правило, интересуется симптомами, которые беспокоят пациента, их продолжительностью и характером. Основные симптомы, на которые обращают внимание, включают:
- Боль в ухе, которая может быть интенсивной и пульсирующей;
- Снижение слуха;
- Выделения из уха, которые могут быть гнойными;
- Общая слабость и недомогание;
- Температура тела, которая может повышаться до 38-39°C.
После сбора анамнеза врач проводит отоскопию — осмотр ушного канала и барабанной перепонки с помощью специального инструмента. При остром гнойном отите барабанная перепонка может быть покрасневшей, отечной и даже перфорированной, что указывает на наличие гноя в среднем ухе.
Для более точной диагностики могут быть назначены дополнительные исследования:
- Микробиологическое исследование: анализ выделений из уха позволяет выявить возбудителя инфекции и определить его чувствительность к антибиотикам.
- Клинический анализ крови: помогает оценить наличие воспалительного процесса в организме, что может проявляться в повышении уровня лейкоцитов и С-реактивного белка.
- Компьютерная томография (КТ): в сложных случаях, когда есть подозрение на осложнения, такие как мастоидит или менингит, может быть назначена КТ головы для оценки состояния структур вокруг уха.
Важно отметить, что диагностика острого гнойного отита должна проводиться квалифицированным специалистом, так как неправильная интерпретация симптомов и результатов обследования может привести к неэффективному лечению и развитию осложнений. В случае подозрения на острый гнойный отит необходимо обратиться к отоларингологу для получения профессиональной помощи.
Профилактика острых гнойных отитов
Профилактика острых гнойных отитов включает в себя комплекс мер, направленных на снижение риска возникновения этого заболевания, особенно у детей, которые наиболее подвержены отитам. Основные аспекты профилактики можно разделить на несколько категорий: общие рекомендации, вакцинация, уход за ушами и лечение сопутствующих заболеваний.
Общие рекомендации
Для снижения вероятности развития острого гнойного отита важно соблюдать следующие рекомендации:
- Укрепление иммунной системы: Здоровый образ жизни, включающий сбалансированное питание, регулярные физические нагрузки и достаточный сон, способствует укреплению иммунитета и снижению риска инфекций.
- Избегание контакта с инфекциями: Ограничение контактов с больными людьми, особенно в период эпидемий, может помочь предотвратить распространение вирусов и бактерий, способствующих развитию отита.
- Отказ от курения: Курение, как активное, так и пассивное, увеличивает риск развития заболеваний верхних дыхательных путей и, как следствие, отитов. Отказ от курения является важным шагом в профилактике.
Вакцинация
Вакцинация против пневмококковой и гемофильной инфекции значительно снижает риск развития острых гнойных отитов, особенно у детей. Вакцины, такие как пневмококковая вакцина и вакцина против Haemophilus influenzae типа b, рекомендованы для детей в раннем возрасте и могут помочь предотвратить инфекции, которые могут привести к отиту.
Уход за ушами
Правильный уход за ушами также играет важную роль в профилактике острых гнойных отитов:
- Избегание попадания воды в уши: Во время купания или плавания рекомендуется использовать беруши или специальные шапочки для плавания, чтобы предотвратить попадание воды в ушные каналы.
- Своевременное удаление серных пробок: Серные пробки могут создавать благоприятные условия для размножения бактерий. Регулярная гигиена ушей и, при необходимости, обращение к врачу для удаления пробок помогут избежать проблем.
Лечение сопутствующих заболеваний
Сопутствующие заболевания, такие как ринит, синусит и другие инфекции верхних дыхательных путей, могут способствовать развитию острых гнойных отитов. Поэтому важно своевременно и правильно лечить эти заболевания, чтобы предотвратить возможные осложнения. При наличии хронических заболеваний, таких как аллергический ринит, следует проконсультироваться с врачом для выбора оптимальной схемы лечения.
Соблюдение этих рекомендаций поможет значительно снизить риск возникновения острых гнойных отитов и сохранить здоровье ушей, особенно у детей, которые более подвержены этому заболеванию.