Гайморит — воспаление гайморовых пазух, которое может значительно ухудшить качество жизни. В статье рассмотрим виды гайморита, особенности воспалительного процесса, симптомы и причины его развития. Знание этих аспектов поможет читателям распознать заболевание, обратиться за медицинской помощью и выбрать эффективные методы лечения, что важно для предотвращения осложнений и быстрого восстановления.
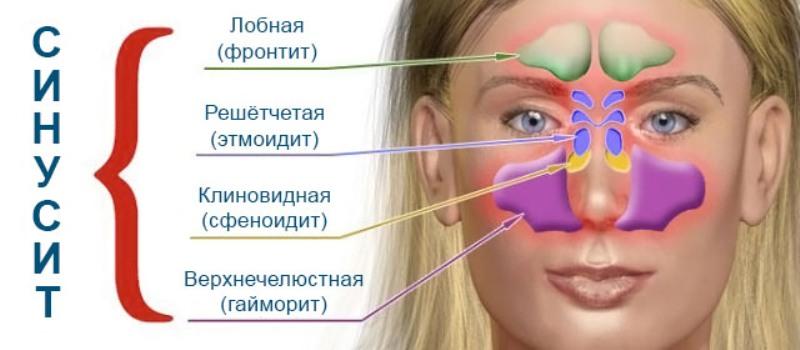
Гайморит – что это такое
Гайморит – это воспалительный процесс, который возникает в гайморовых пазухах, являющихся крупнейшими парными придаточными пазухами носа. Эти пазухи располагаются в толще верхней челюсти, что и обуславливает их второе название – верхнечелюстные пазухи.
Справочная информация. Гайморит – это один из видов синуситов, которые охватывают воспаление любых придаточных пазух носа.
Данное заболевание чаще всего развивается на фоне частых простуд или насморка, особенно если лечение было неэффективным или вовсе отсутствовало.
Независимо от причины, механизм возникновения этой патологии остается неизменным. Сначала из-за отека слизистой закупориваются выводные отверстия гайморовых пазух, размеры которых составляют от 1 до 3 мм.
Анатомия человеческого организма такова, что каждая носовая полость предназначена для сбора и удаления слизи, и закупорка этих каналов нарушает процесс выведения слизи.
В результате секрет накапливается в полостях, создавая идеальные условия для размножения патогенных микроорганизмов. Их активность приводит к образованию гнойных масс.
Гайморит – это заболевание, которое одинаково часто встречается как у взрослых, так и у детей, причем обострения случаются в периоды увеличения числа простудных заболеваний.
Поскольку никто не застрахован от гайморита, важно знать, что это за болезнь и как ее лечить.
Тем не менее, вопрос лечения лучше доверить квалифицированным специалистам, а не заниматься самолечением, так как запущенные формы заболевания могут представлять серьезную угрозу для здоровья.
Гайморит представляет собой воспаление гайморовых пазух, которое может быть вызвано инфекциями, аллергиями или другими факторами. Врачи выделяют несколько видов гайморита: острый, хронический и аллергический. Острый гайморит часто сопровождается сильной болью в области лица, заложенностью носа и выделениями из носа. Хроническая форма может развиваться на фоне не полностью вылеченного острого гайморита и требует более длительного лечения. Аллергический гайморит возникает в ответ на аллергены и требует устранения источника аллергии. Лечение включает антибиотики, противовоспалительные препараты и, в некоторых случаях, хирургическое вмешательство для дренажа пазух. Важно своевременно обращаться к врачу для диагностики и выбора оптимального метода лечения, чтобы избежать осложнений и улучшить качество жизни пациента.
https://youtube.com/watch?v=AIRQ8-CIOSg
Виды гайморита
Современная медицина делит это заболевание на несколько категорий, основываясь на особенностях его течения.
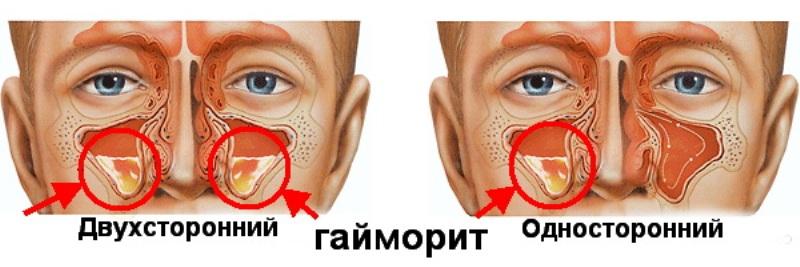
По локализации процесса выделяют такие формы гайморита:
- односторонний;
- двухсторонний.
Что касается продолжительности заболевания, то можно выделить следующие его типы:
- Острый – заболевание длится от 2 до 3 недель.
- Хронический – продолжается несколько месяцев.
- Рецидивирующий – при этой форме наблюдается до 4 эпизодов острого гайморита в год, причем промежутки ремиссии между ними составляют не менее 2 месяцев.
В зависимости от характера воспалительного процесса гайморит можно классифицировать следующим образом:
- экссудативный – характеризуется обильным образованием и выделением секрета и гнойных масс;
- продуктивный – длительное течение приводит к образованию полипов или утолщению слизистой оболочки;
- атрофический – хроническая форма вызывает атрофию слизистой;
- некротический – агрессивное течение заболевания приводит к некрозу слизистых оболочек пазух.
Тип заболевания определяет, какие методы лечения будет применять врач для его устранения.
| Аспект | Описание | Лечение |
|---|---|---|
| Что такое гайморит? | Воспаление слизистой оболочки верхнечелюстных (гайморовых) пазух носа. | Зависит от вида и тяжести, включает медикаментозную терапию, физиотерапию, в некоторых случаях хирургическое вмешательство. |
| Острый гайморит | Внезапное начало, длится до 4 недель. Часто возникает после ОРВИ. | Антибиотики (при бактериальной инфекции), сосудосуживающие капли, промывание носа, муколитики, обезболивающие. |
| Хронический гайморит | Длится более 12 недель или имеет частые рецидивы. Может быть следствием недолеченного острого гайморита. | Длительный курс антибиотиков, противовоспалительные препараты, иммуномодуляторы, физиотерапия, при неэффективности – хирургическое лечение (пункция, эндоскопическая операция). |
| Вирусный гайморит | Вызван вирусами. Часто сопровождает ОРВИ. | Симптоматическое лечение: промывание носа, сосудосуживающие капли, обезболивающие. Антибиотики неэффективны. |
| Бактериальный гайморит | Вызван бактериями. Часто развивается как осложнение вирусного гайморита. | Антибиотики (подбираются врачом), промывание носа, муколитики, сосудосуживающие капли. |
| Аллергический гайморит | Вызван аллергической реакцией. | Антигистаминные препараты, назальные кортикостероиды, устранение контакта с аллергеном. |
| Грибковый гайморит | Редкий вид, вызванный грибковой инфекцией. Чаще встречается у людей с ослабленным иммунитетом. | Противогрибковые препараты, часто требуется хирургическое удаление грибковых масс. |
| Одонтогенный гайморит | Вызван инфекцией из зубов верхней челюсти (кариес, периодонтит). | Лечение основного заболевания зуба, антибиотики, промывание пазухи. |
| Основные симптомы | Заложенность носа, выделения из носа (слизистые, гнойные), головная боль, боль в области пазух, повышение температуры, снижение обоняния. | Диагностика включает осмотр ЛОР-врача, рентген пазух, КТ, эндоскопию. |
| Профилактика | Своевременное лечение ОРВИ, укрепление иммунитета, избегание переохлаждений, лечение кариеса, отказ от курения. | Регулярное промывание носа солевыми растворами, увлажнение воздуха. |
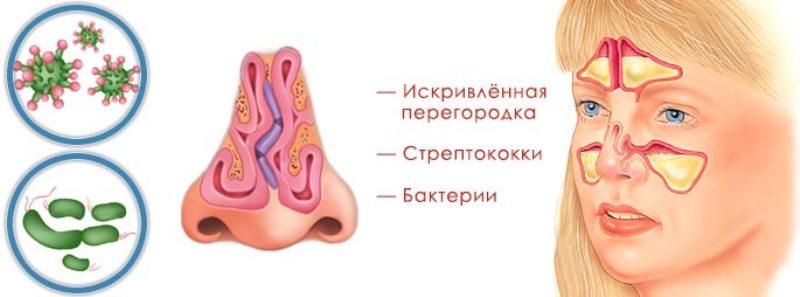
Причины развития патологии
Причины возникновения гайморита могут быть весьма разнообразными. Основные факторы, способствующие развитию этого заболевания, включают:
- Неправильное лечение острых респираторных заболеваний, гриппа и ОРВИ.
- Хронические заболевания (например, ангина, ларингит, ринит, аденоиды и другие).
- Специфические инфекционные болезни (такие как скарлатина, краснуха, корь и прочие).
- Аллергические реакции, которые приводят к избыточному образованию слизи и отечности слизистой оболочки носа и пазух.
- Аномалии в строении носовых костей (как врожденные, так и приобретенные в результате травм), что затрудняет дыхание через нос.
- Сниженные защитные функции организма.
Развитию гайморита способствуют стафилококки, которые активизируются при нарушениях в работе иммунной системы.
Часто воспаление в пазухах вызывают вирусы, бактерии и грибки.
Информация. Нижняя стенка гайморовой пазухи обладает тонкой структурой, что делает возможным развитие воспалительных процессов из-за стоматологических заболеваний или неправильного выполнения стоматологических процедур.
Патогенные микроорганизмы проникают в придаточные пазухи либо через носовые проходы, либо с кровотоком. Второй вариант чаще наблюдается у детей.
https://youtube.com/watch?v=T41Twy0xpXI
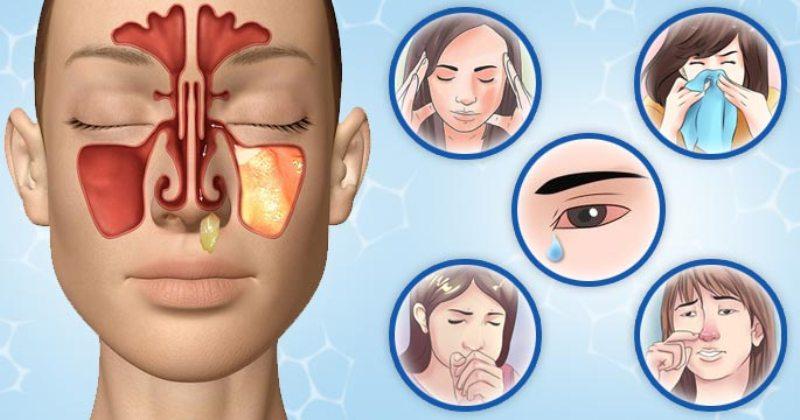
Симптоматика гайморита
Гайморит – это заболевание, связанное с носовыми пазухами, которое проявляется не только локальными симптомами.
На начальных этапах этого состояния можно наблюдать следующие симптомы:
- общая усталость;
- повышение температуры;
- головные боли;
- снижение обоняния;
- заложенность носа.
Эти признаки могут напоминать обычную простуду. Однако вскоре начинают проявляться симптомы, характерные для воспаления пазух. Именно они помогут распознать гайморит и его проявления:
- Ощущение давления в пазухах.
- Отечность щек.
- Боль, которая может отдавать в зубы и лоб.
- При наклонах головы возникает чувство тяжести в пазухах.
- Боль при нажатии, которая может отдавать в область глаз.
- Отечность век, повышенная чувствительность к свету, дискомфорт в глазах.
- Выделения из носа густые, белого или желто-зеленого оттенка.
Что касается хронической формы гайморита, то она не проявляется столь ярко. Основные симптомы включают:
- общую слабость;
- постоянную заложенность носа;
- отечность век по утрам;
- густые выделения желтого или зеленого цвета;
- развитие конъюнктивита.
Также для хронической формы характерен сухой кашель, возникающий ночью, при этом воспаление дыхательных путей отсутствует.
Примечание. Такой кашель возникает из-за того, что гной из носовых пазух стекает в носоглотку и не поддается действию обычных противокашлевых средств.
Заключение
Гайморит представляет собой воспаление придаточных носовых пазух, которое часто сопровождается накоплением гнойных выделений. Это заболевание требует особого внимания из-за его близости к головному мозгу.
Если вы заметили первые признаки гайморита, крайне важно незамедлительно обратиться к специалисту. Это позволит эффективно устранить воспалительный процесс, предотвратить потенциально серьезные осложнения и избежать перехода болезни в хроническую или рецидивирующую стадию.
https://youtube.com/watch?v=bvon5Js0R00
Диагностика гайморита
начинается с тщательного сбора анамнеза и клинического осмотра пациента. Врач, как правило, интересуется симптомами, которые могут включать в себя заложенность носа, выделения из носа, головную боль, боль в области лица, особенно в области верхнечелюстных пазух, а также возможные признаки общей интоксикации, такие как повышение температуры тела и слабость.
Для более точной диагностики используются различные методы обследования. Одним из основных является рентгенография, которая позволяет визуализировать состояние гайморовых пазух. На рентгеновских снимках можно увидеть наличие жидкости в пазухах, что указывает на воспалительный процесс. Однако рентгенография не всегда дает полное представление о состоянии тканей, поэтому в некоторых случаях может потребоваться более детальное исследование.
Компьютерная томография (КТ) является более информативным методом, который позволяет получить послойные изображения гайморовых пазух и окружающих тканей. КТ помогает выявить не только воспаление, но и возможные анатомические аномалии, полипы или опухоли, которые могут способствовать развитию гайморита.
Кроме того, для диагностики может быть использован метод эндоскопии. С помощью эндоскопа врач может осмотреть внутреннюю поверхность носовых проходов и гайморовых пазух, а также взять образцы слизистой для дальнейшего микробиологического исследования. Это особенно важно в случаях, когда гайморит имеет хроническую форму или не поддается стандартному лечению.
Лабораторные исследования, такие как общий анализ крови, могут помочь в оценке воспалительного процесса. Повышение уровня лейкоцитов и С-реактивного белка может свидетельствовать о наличии инфекции. В некоторых случаях может потребоваться анализ выделений из носа для определения возбудителя инфекции и подбора адекватной антибиотикотерапии.
Важно отметить, что диагностика должна проводиться квалифицированным специалистом, так как симптомы этого заболевания могут перекрываться с проявлениями других заболеваний верхних дыхательных путей. Правильная диагностика является ключом к эффективному лечению и предотвращению возможных осложнений.
Методы лечения гайморита
Лечение гайморита зависит от его типа, степени тяжести и причин возникновения. Существует несколько подходов, которые могут быть использованы как отдельно, так и в комбинации. Основные методы лечения включают:
1. Медикаментозная терапия
Медикаментозное лечение гайморита направлено на устранение воспаления, облегчение симптомов и борьбу с инфекцией. К основным группам препаратов относятся:
- Антибиотики: Применяются при бактериальной инфекции. Врач может назначить антибиотики широкого спектра действия, такие как амоксициллин или азитромицин.
- Противовоспалительные средства: Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или диклофенак, помогают снизить воспаление и облегчить боль.
- Сосудосуживающие капли: Используются для уменьшения отека слизистой оболочки носа и облегчения дыхания. Однако их не рекомендуется использовать более 5-7 дней подряд.
- Антигистаминные препараты: Помогают при аллергическом гайморите, уменьшая симптомы аллергии и отек слизистой.
2. Физиотерапия
Физиотерапевтические процедуры могут быть полезны в процессе лечения гайморита. К ним относятся:
- Ультразвуковая терапия: Способствует улучшению кровообращения и уменьшению воспаления.
- Ингаляции: Использование паровых ингаляторов с добавлением лекарственных средств помогает увлажнить слизистую и облегчить отхождение слизи.
- Лазерная терапия: Применяется для уменьшения воспалительного процесса и ускорения заживления тканей.
3. Хирургическое вмешательство
В случаях, когда консервативное лечение не дает результатов, может потребоваться хирургическое вмешательство. Наиболее распространенные процедуры:
- Пункция гайморовой пазухи: Процедура, при которой через носовую полость производится прокол гайморовой пазухи для удаления гноя и слизи.
- Синусотомия: Хирургическое создание отверстия в гайморовой пазухе для дренирования и улучшения оттока.
4. Народные методы
Некоторые пациенты предпочитают использовать народные средства для облегчения симптомов гайморита. Однако важно помнить, что такие методы не заменяют традиционное лечение. К популярным народным средствам относятся:
- Промывание носа: Использование солевых растворов для промывания носовых проходов помогает удалить слизь и уменьшить отек.
- Теплые компрессы: Накладывание теплых компрессов на область носа и лба может облегчить боль и улучшить кровообращение.
- Травяные настои: Настои из ромашки, шалфея или эвкалипта могут использоваться для ингаляций.
Важно помнить, что перед началом любого лечения необходимо проконсультироваться с врачом, чтобы избежать осложнений и выбрать наиболее подходящий метод терапии.
Профилактика гайморита
Играет ключевую роль в снижении риска развития этого заболевания и его осложнений. Основные меры по предотвращению гайморита включают в себя следующие аспекты:
- Укрепление иммунной системы: Здоровый образ жизни, включающий сбалансированное питание, регулярные физические нагрузки и достаточный сон, способствует укреплению иммунитета. Важно также избегать стрессов, которые могут негативно сказаться на защитных функциях организма.
- Своевременное лечение простудных заболеваний: ОРВИ и другие респираторные инфекции могут привести к воспалению слизистой оболочки носа и синусов. При первых симптомах простуды рекомендуется обращаться к врачу и следовать его рекомендациям по лечению.
- Гигиена носа: Регулярное промывание носовых проходов солевыми растворами помогает поддерживать чистоту и увлажненность слизистой оболочки, что снижает риск воспалительных процессов. Это особенно важно в период эпидемий гриппа и ОРВИ.
- Избегание аллергенов: Аллергические реакции могут способствовать развитию гайморита. Если у вас есть предрасположенность к аллергиям, старайтесь избегать контакта с известными аллергенами, такими как пыльца, пыль, шерсть животных и т.д.
- Соблюдение режима работы и отдыха: Переутомление и недостаток сна могут ослабить иммунную систему. Важно находить время для отдыха и восстановления сил.
- Отказ от курения: Курение негативно влияет на состояние дыхательных путей и может способствовать развитию воспалительных процессов. Отказ от этой привычки значительно снизит риск возникновения гайморита.
- Регулярные медицинские осмотры: Профилактические осмотры у врача помогут выявить и устранить возможные проблемы с носоглоткой и синусами на ранних стадиях, что также снизит риск развития гайморита.
Следуя этим рекомендациям, можно значительно уменьшить вероятность возникновения гайморита и сохранить здоровье дыхательной системы. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже возникшего заболевания.